尽管与吸烟相关的肺癌仍然占肺癌诊断的大多数,但几十年来吸烟率一直在下降[1-2]。预计到2023年,从未吸烟者所患的肺癌(LCINS)将成为全球第五大癌症相关死因,且在女性和亚洲人群中尤为常见[3-4]。随着吸烟率持续下降,了解这种疾病的病因和特征至关重要,因为它需要独特的诊断和治疗模式。
2024年2月,Nature Reviews Clinical Oncology上发表了一篇名为“Lung cancer in patients who have never smoked — an emerging disease”的综述。在该研究中,LCINS被定义为“一生中吸烟少于100支香烟的人”所患的肺癌,LCINS的相关研究数据也得到概述[5]。现本文聚焦于“LCINS的疾病特征”予以整理报道。
LCINS的特征
除了共同具有的组织学特征之外,与有吸烟史者所患肺癌相比,LCINS的基因组和分子特征最近也有了更多的描述。这些发现强调了LCINS独特的生物学特性,对于诊断和治疗具有重要意义。
组织学
LCINS几乎全部为肺腺癌(LUAD),并主要由关键的促生存信号通路中的致癌改变驱动。虽然LUAD在与吸烟相关的肺癌中占相当大的比例,但鳞状细胞癌(LSCC)和小细胞肺癌(SCLC)与吸烟的关系更为紧密,后两者通常发生在更容易受到烟草烟雾影响的、较大的中央气道。据估计,在从未吸烟的患者中,大约有6%~8%的LSCC和SCLC发病;而在目前吸烟的男性中,LUAD、LSCC和SCLC的年龄调整后的比值比(OR)分别为21.9、103.5和111.3。一项针对有轻度吸烟史或从未吸烟的11例SCLC诊断病例的分析显示,大多数肿瘤(11例中的8例,占73%)为混合组织学类型或非肺源性。此外,在EGFR、NRAS、KRAS、BRCA1和ATM中均检测到驱动突变,其中1例肿瘤存在TMPRSS2-ERG融合。这些发现表明,从未吸烟人群中发生的SCLC构成了一个独特的疾病实体,需要采取与吸烟相关SCLC不同的治疗方法。
无论是否有烟草烟雾暴露,LUAD的组织学表现大体相似,且在病理分期校正后,通常无法根据组织学亚型或特征进行区分;脉管浸润、脏层胸膜侵犯和肿瘤经气道播散等不良预后特征方面的差异尚未见报道。然而,吸烟与肿瘤内出现实性成分密切相关,并且EGFR突变型LUAD较野生型更少含有实性成分。大部分研究并未对除LUAD和LSCC以外的组织学特征进行描述,尽管一项对320例Ⅰ期LUAD的研究显示,从未吸烟者的LUAD更常表现为细支气管肺泡癌,并且更常包含乳头状结构。目前尚未报道在从未吸烟者和曾经吸烟者之间前驱病变的组织学差异,因此从未吸烟者的原位腺癌与曾吸烟者在场效应背景下发生的原位腺癌是无法区分的;然而,一些证据表明,有吸烟史的患者中的原位腺癌和微浸润腺癌往往比从未吸烟者中的更大。包括印戒细胞形态、筛状结构形成和实性/腺泡样生长模式在内的特征与ALK重排的LUAD有关;类似特征也在携带ROS1或RET融合的LUAD中被识别出来。
影像学特点
一些研究已针对LUAD的不同分子亚型的各种放射影像特征进行了探究,一般来说,放射影像上的差异与分子驱动相关,而与吸烟状态无关。融合阳性LUAD通常具有明显的实性成分,这些成分与组织学上的侵袭区域相对应。一项研究中发现,ALK重排的LUAD倾向于位于中心位置,伴有大量胸腔积液且无胸膜尾征。KRAS突变或EGFR突变的LUAD目前尚无一致的特征性影像学表现,而且图像采集方式、癌症分期和地理位置(即东亚队列与非亚洲队列)的差异也会影响结论。然而,在EGFR酪氨酸激酶抑制剂(TKI)治疗后,已经观察到了特征性的体积肿瘤反应动态,表现为初始时肿瘤负荷显著下降,随后减缓下降直至最大反应点。初始反应和最大反应的幅度,可以预测接受EGFR TKI治疗患者的生存期,并且最大响应后肿瘤再生长速度较慢与较长的总生存期(OS)有关。尽管目前在临床上尚不实用,但利用多模态影像特征的放射组学机器学习算法未来可能有助于确定个体非小细胞肺癌(NSCLC)中存在的分子驱动因素。
转移性疾病模式
某些转移模式也与分子驱动因素相关。在携带有EGFR突变或ALK重排的NSCLC患者中,50%~60%的患者出现或最终发展为脑转移,相比之下,在无相关改变的NSCLC患者中,这一比例为16%~20%。ROS1重排的LUAD与大约一半(约36%)的脑转移频率相关,但由于这种疾病亚型相对罕见,这一估计值存在较大波动。随着第三代、能够穿透血脑屏障的EGFR TKI奥希替尼的出现,在治疗期间发生脑转移的风险相较于早期TKI降低了3倍。
致癌驱动基因改变
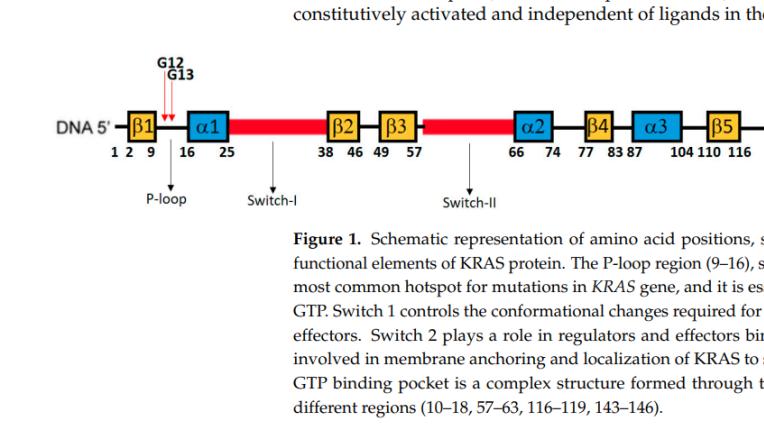
越来越多的致癌基因通过突变、重排和/或扩增产生组成性激活现象,在LCINS中占比为78%~92%,而在与吸烟相关的LUAD中则为49.5%(如图1所示)。最常见的基因改变包括EGFR、KRAS、HER2、MET和BRAF基因的突变,涉及ALK、ROS1、RET和NTRK1-3的重排,以及MET基因的扩增。这些变异的发生率会根据年龄、遗传血统(例如东亚人群与非东亚人群)以及所用的分子检测方法的异质性而有所不同。体细胞测序研究涵盖了全外显子组水平和全基因组水平的研究,以及源自AACR项目GENIE队列的基于panel的下一代测序(NGS)数据。在该队列的一个子集中,已对包括吸烟状况在内的结局和临床病理变量进行了注释,从而为了解从未吸烟患者所患LUAD中致癌基因改变的发生率提供了依据。最近在本刊上综述了一些肺癌的罕见分子亚型,其中大部分在LCINS中更为常见。

图1.LCINS中致癌基因体细胞驱动改变的发生率
a:WES队列;b:WGS队列;c:临床基于panel的NGS队列
肿瘤突变负荷(TMB)
与吸烟相关肺癌相比,LCINS在编码区和非编码区的TMB(以每兆碱基上的非同义突变来衡量,单位为mut/Mb)通常明显较低。早期研究表明,两者之间的差异可高达十倍之多,并且TMB与吸烟包年数之间存在着剂量-效应关系。对超过15000份NSCLC样本进行的基因组分析还揭示,与EGFR、ALK或ROS1的改变相比,与吸烟史更常相关的KRAS和BRAF驱动突变,与更高的TMB相关联。NSCLC患者对免疫检查点抑制剂(ICI)的应答与高TMB以及作为吸烟相关突变特征的一部分的大量颠换相关。事实上,LCINS以及通常携带EGFR或ALK改变的NSCLC缺乏对ICI的应答,被认为是它们TMB较低的部分原因。
PD-L1表达
PD-L1在LCINS中通常表达较低或缺失,在非KRAS致癌驱动的NSCLC中也是如此。此外,KRAS突变肺癌中PD-L1阳性的程度与吸烟状态相关:从未吸烟者最低,曾经吸烟者较高,当前吸烟者最高;并且PD-L1染色强度与吸烟包年数呈正相关。METex14改变的NSCLC是一个例外,在此类肿瘤中观察到中到高水平的PD-L1表达,尽管其中位TMB仍明显低于非此类型的NSCLC。ICI在METex14改变的NSCLC患者中表现出较低的客观缓解率(ORR),并且其应答似乎与PD-L1表达水平或TMB无关。相比于EGFR突变的NSCLC,ALK重排和ROS1重排的NSCLC更频繁地呈现PD-L1阳性;然而,这些肿瘤中的PD-L1阳性被认为反映了不同的内在癌基因驱动的下游信号效应器的激活,这些信号效应器可转录上调PD-L1表达(如STAT3和HIF1α),而不是通过与ICI反应相关的IFNγ信号传导反映真正的T细胞介导的免疫原性。
基因组突变特征
通过分析肺癌的体细胞突变,可以确定直接暴露于烟草烟雾的组织中可能出现的基因组突变特征。一项对5243例与吸烟相关的各种类型癌症的全外显子测序(WES)或全基因组测序(WGS)数据的分析表明,有吸烟史的患者肿瘤中的体细胞突变负担加重,并出现了几种不同的突变特征。与从未吸烟的患者相比,这类患者的LUAD中碱基替换总数高出近5倍。吸烟相关单碱基替换特征4(或简称“特征4”)主要由C>A颠换组成,其他碱基替换的贡献较小,与细胞暴露于烟草烟雾中的致癌物质苯并[a]芘后产生的突变特征非常相似。这一特征也可在未患癌症但曾经或目前吸烟者的非恶性支气管上皮细胞中发现,但未在从未吸烟者的非恶性和肿瘤组织中发现。有趣的是,被动接触烟草烟雾的患者所患的大多数肺癌也未包含这些特征。
LCINS的WES和WGS分析
2021年报告了2项关于LCINS的大规模基因组学研究。其中一项研究对232例大多具有欧洲血统的LCINS患者进行了WGS分析,并根据体细胞拷贝数变异描述了3种不同的肿瘤亚型。大约60%的样本在EGFR、KRAS、ALK、MET、HER2、RET或ROS1基因上存在变异。正如预期,其中位TMB为1.1 mut/Mb,比吸烟相关肺癌低7倍,并且未观察到任何与烟草吸烟相关特征,即使在报告有被动吸烟暴露的病例中也是如此。
第二项研究是之前讨论过的WES和RNA-seq分析,样本为来源于从未吸烟者所患LUAD的160例肿瘤及匹配的非恶性组织,其中东亚患者比例较高,并且包含了来自40例和36例分别来自TCGA和临床蛋白质组肿瘤分析联盟队列的样本。如上所述,这些LCINS中78%~92%携带具有临床可操作性的驱动改变,而吸烟相关LUAD中该比例为49.5%。只有6%的LCINS含有吸烟相关突变特征,可能表示被动暴露于烟草烟雾,内部和外部队列的中位TMB从1.25到2.93 mut/Mb不等。利用RNA-seq和免疫与基质细胞类型标志物的一致性聚类研究了这些LUAD的免疫图景。基于PD-L1和免疫细胞标志物的表达,研究识别出了相对“免疫冷”、“免疫热”或介于两者之间的3种肿瘤簇,每个簇具有相似的TMB和EGFR、KRAS突变频率,这提示有可能识别出对免疫疗法可能更易响应的LCINS亚群。
参考文献:
[1]L. R S ,D. K M ,Sandeep N W , et al.Cancer statistics, 2023[J].CA: A Cancer Journal for Clinicians,2023,73(1):17-48.
[2]E M C ,G C L ,Ahmed J , et al.Tobacco Product Use Among Adults - United States, 2021.[J].MMWR. Morbidity and mortality weekly report,2023,72(18):475-483.
[3]Lorraine P ,Chul A ,Ang G , et al.Proportion of Never-Smoker Non-Small Cell Lung Cancer Patients at Three Diverse Institutions.[J].Journal of the National Cancer Institute,2017,109(7):djw295-djw295.
[4]Hyuna S ,Jacques F ,L. R S , et al.Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries[J].CA: A Cancer Journal for Clinicians,2021,71(3):209-249.
[5]LoPiccolo J ,Gusev A ,Christiani C D , et al.Lung cancer in patients who have never smoked - an emerging disease.[J].Nature reviews. Clinical oncology,2024,21(2):121-146.
声明:本文的发布由阿斯利康提供支持,仅供医疗卫生专业人士参考
审批编号:CN-136329
有效期至:2024-8-26