近日,女星欧阳娜娜的姐姐欧阳妮妮在个人社交账户上分享了自己的怀孕心得,并表示自己早前被确诊患有“多囊卵巢综合征”,原本是很难怀孕的情况,还曾想过去“冻卵”。

近年来,多囊卵巢综合征(简称“多囊”)已经被越来越多的人所了解。调查显示,每10位中国女性就有1位患有“多囊卵巢综合征”。
长痘、脱发、长胡子,严重影响颜值
“多囊”高发年龄段为20~35岁,但有年轻化的趋势,作为一种女性内分泌疾病,各个时期的女性都会有不同的影响,常常表现为:
青春期及性成熟期:肥胖、痤疮、多毛、月经不调、糖尿病、脂肪肝、高血压等并发症。
育龄期(妊娠期):不孕、反复流产、各种妊娠并发症,约70%的患者怀孕困难,怀孕后自然流产概率在30%-40%。
围绝经期:心脑血管疾病、糖尿病、子宫内膜癌。
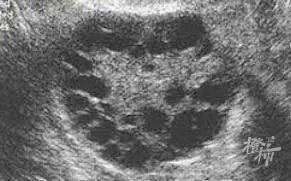
“多囊”患者的垂体会分泌过量的促黄体激素,这种激素能够刺激卵巢分泌过量的雄激素,雄激素会抑制卵泡的发育,所以患者卵巢里有很多不能发育长大的小卵泡,这也是“多囊”病名的由来。
没有卵泡成熟和排出就会导致不孕症,“多囊”引起的不孕在排卵障碍性不孕中占到了80%。但是多数患者只要通过调月经和促排卵的治疗,最终都可以成功受孕。
多囊卵巢认识误区
许多女性在做了B超后发现自己有“多囊卵巢(PCO)”的诊断,以为患上了“多囊卵巢综合征”,变得忧心忡忡。其实PCO只是一个正常育龄妇女B超下卵巢多囊样改变的一种状态,虽说对诊断PCOS很重要,但并不是必备条件,不需要刻意进行干预。
且近期对于PCO的标准已经变为一侧或双侧卵巢直径2~9mm的卵泡≥20个,和(或)卵巢体积增大超过10cm。
非“胖女孩”专属,瘦女孩同样要谨慎
对于“多囊”,大家的第一印象都是肥胖,但是这只是“多囊”中最常见的一个表现,瘦子也有可能被它“缠上”。
鉴于多囊表现的复杂性,目前临床参照的标准为:
➤月经不规律、稀发排卵或无排卵:月经稀发、闭经、初潮2-3年不能建立规律的月经;
➤高雄激素的临床表现(多毛/痤疮)或高雄激素血症;
➤卵巢多囊样改变(PCO)。
以上三项符合任何两项,再排除一些其他能导致雄激素升高和排卵障碍的疾病才能诊断为“多囊”。
“胖多囊”和“瘦多囊”怎么区分?
“胖多囊”和“瘦多囊”除体重等因素外,诸如月经不调、多毛等症状都是相似的,也都伴有胰岛素抵抗。一般来说,有以下三种方式来判定是“瘦多囊”,还是“胖多囊”。
体质指数(BMI)是最简单的一种判断方式,比较公认的计算标准BMI=体重(kg)/[身高(m)]²。

但是即使体重正常的患者也可能在不同的身体部位呈现脂肪的过度蓄积,所以和体型相关的指标——腰臀比也为两种类型多囊的诊断提供参考意见:
腰围/臀围=腰臀比,对于亚洲女性,当腰臀比大于0.8时就可以称作为中心性肥胖,这通常是患者体内雄激素过高,导致脂肪有选择性地堆积在腰腹部所导致的。
打败多囊,中医出招
古代中医中并没有针对“多囊”的明确论述,但是根据临床表现,可归于中医“月经后期”“闭经”“不孕症”“癥瘕(zhēngjiǎ)”范畴。
中医理论认为,“多囊”的发病与肾、脾、肝三脏功能失调关系密切。“经水出诸肾”,肾虚而精血匮乏,冲任血海空虚,或脾虚痰湿内生,痰湿阻滞冲任胞宫,导致月经稀少甚至停闭。情志不畅,气郁化火,则可以引起痤疮、多毛等症状。所以临床上“多囊”病机多以肾虚、脾虚为本,痰浊、瘀血为标。
中医辨治“多囊”会根据月经周期的不同调整用药,以补肾健脾为本,理气化痰、疏肝泄火、活血化瘀调经为标,临证需要根据辨证灵活选方用药,兼顾女性生理特点,突出体现中医辨证论治的精髓,治病求本,治疗方案个体化,因而显示出了较好的优势。
除了口服的中药,针灸以及其他中医外治法对“多囊”也有较好疗效。针对“胖多囊”患者,也可通过埋线治疗,持续刺激腹部任脉上的穴位及下肢脾经、胃经的穴位,调整患者的脏腑功能,补肾健脾,祛湿化痰,从而达到改善代谢和内分泌的目的。
