转自:医学界
*仅供医学专业人士阅读参考
这类发热,不容小觑!
撰文|Albert
近日,高女士因精神疾病症状入院,医生查房说疾病已经得到控制,可以准备出院。然而,高女士还未开心多久,竟突然出现高热症状,测量发现体温高达40℃,并伴随出现了寒战、咳嗽、腹泻、头痛、畏光等症状。
医生为其查体发现,高女士肺部散在湿啰音,腰背部压痛,无其他阳性体征。
由于患者高热持续,为进一步明确病因,高女士被转诊至普通内科进行检查。
检查结果显示:
白细胞计数为8.3×109/L,差异计数在整个过程中保持在正常范围内;
C-反应蛋白(CRP)水平在发热初期为6.6mg/L,随后6天内升至283mg/L;
降钙素原水平在发热第6天升高至4.93µg/L;
转氨酶轻度升高;
血、尿、痰及腰穿等常规培养未见病原菌生长;
病毒抗体如EB病毒、巨细胞病毒IgM阴性,HIV筛查阴性;
超声心动图未见心包炎及心内膜炎;
胸部X线未见明显异常,但胸部CT提示双肺上叶支气管血管束周围模糊影。
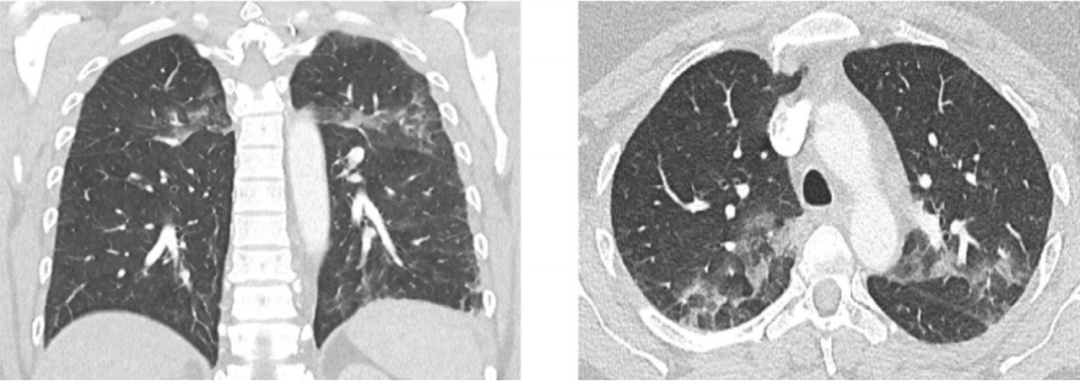
鉴于患者病情严重,症状提示感染且CRP极高,感染性病因在诊断中占据突出地位。结合患者高热、咳嗽、头痛、腹泻等症状,拟诊“非典型肺炎”,予以抗生素治疗。
抗生素失灵,问题出在哪?
因此,结合患者情况,医生经验性给予静脉注射氟氯西林2g(每6小时1次)和静脉注射庆大霉素5mg/kg(每1次)以治疗不明原因的发热。
当患者头痛和畏光症状加重时,治疗方案改为静脉注射头孢曲松2g(每日1次)和阿昔洛韦10mg/kg(每日3次)。
在腰椎穿刺结果阴性和CT显示轻微胸部体征后,抗生素治疗方案改为静脉注射哌拉西林他唑巴坦4.5g(每6小时1次)和静脉注射阿奇霉素500mg(每日1次),以覆盖可能的非典型肺炎。
但是,令人疑惑的是,患者仍旧高热持续不退,炎性指标亦无改善。
回顾病史,揪出病因!
随着抗感染治疗的深入,各种病原体检查陆续提示阴性,但患者发热持续,第6天复查氯氮平血药浓度升高,炎症指标居高不下。此时需重新审视患者病情,将药物因素纳入考虑。
回顾高女士的病史:
患者,女,30多岁,因难治性精神分裂症在精神科住院治疗。
入院3周后,精神科医生为其开始氯氮平治疗,由12.5mg起始,逐渐加量至50mg(每日2次)。服用氯氮平16天后,患者感到不适,出现体温高达40℃,伴寒战、咳嗽、腹泻、头痛、畏光等症状。
在出现上述症状后,精神科医生评估后认为氯氮平对患者精神症状控制良好,且血药浓度尚在治疗范围内,主张继续维持原治疗剂量。
由于感染和自身免疫筛查结果正常,且尽管接受抗生素治疗,患者的发热仍然持续,且第6天氯氮平水平升高,结合起病情况和临床表现,诊断倾向于“氯氮平相关性肺炎”。
遂停用抗生素,开始逐步减量氯氮平,减少至50mg(每日2次),持续2天后,继续减量至25mg(每日2次)。随着氯氮平减量,患者体温逐渐下降至正常,咳嗽、腹泻等症状消失,CRP3天内降至39mg/L。
患者精神症状总体平稳,遂重新转至精神科病房,4天后康复出院。后于社区门诊随访,在1个月内将氯氮平缓慢加量至50mg(每早1次)和125mg(每晚1次),未再出现发热及其他不良反应。

氯氮平导致发热,我们该如何应对?
该病例提示,在使用氯氮平的患者出现发热,尤其伴有咳嗽、腹泻等感染样症状时,需警惕药物相关性发热或免疫过敏反应的可能。且氯氮平相关性发热可表现出明显感染中毒症状,外周血炎症指标明显增高,尤其胸部CT出现双肺浸润影时,极易误诊为肺炎。
因此,在氯氮平治疗早期出现发热者,应常规行胸部影像学检查,仔细评估患者精神状态及氯氮平疗效,并监测血药浓度。如果患者临床表现欠典型,抗感染治疗效果不佳,或血药浓度升高,需考虑药物相关性因素。
参考文献:
[1]VaselliNM,DuPreezS,JasenthuKankanamageN.Clozapine-inducedpneumonitismimickinganatypicalpneumonia.BMJCaseRep.2024;17(3):e259154.Published2024Mar25.
[2]SomekoH,KataokaY,ObaraT.Drugfever:anarrativereview.AnnClinEpidemiol.2023;5(4):95-106.Published2023May18.
(转自:医学界)
