
一、为什么刚确诊就可能“中招”?
糖尿病的并发症可分为急性和慢性两类:
急性并发症(如酮症酸中毒):随时可能会发生,一旦发生就需要紧急处理。甚至一部分病人正是因为出现了这些情况才得知自己有糖尿病。
慢性并发症(如视网膜病变):通常需要时间的积累,但以下情况会加速其进展:
1. 高血糖长期潜伏
部分患者确诊时实际病程已较长,长期高血糖状态会损伤血管内皮,导致微血管(如眼底、肾脏)和大血管(如心脏、脑部)发生病变。
2. 合并基础疾病
不少中老年患者在确诊糖尿病之前,已经存在高血压、高血脂或动脉粥样硬化等疾病。例如,确诊时已存在冠心病的患者,会更快出现糖尿病大血管病变。
二、哪些并发症可能“突然袭击”?
1. 急性并发症:危及生命
酮症酸中毒:血糖>16.7mmol/L时,患者体内能量代谢紊乱,会产生酮体,引发酸中毒,严重者可致昏迷;
高渗性高血糖状态:血糖>33.3mmol/L时,患者出现脱水、意识障碍的风险骤增,未及时治疗可致死亡。
2. 慢性并发症:悄然进展
糖尿病肾病:2型糖尿病起病隐匿,部分患者在确诊时实际病程已较长,肾脏可能已经出现早期损伤。研究显示,约30%的2型糖尿病患者确诊时已存在微量白蛋白尿。
糖尿病视网膜病变:长期高血糖状态可导致视网膜微血管损伤,部分患者确诊时已存在早期病变(如微动脉瘤)。
周围神经改变:通常需5年以上病程,但极少数血糖控制极差者可能在确诊时就已经出现早期症状(如手脚麻木)。
糖尿病下肢动脉病变:病程越长,风险越高,部分患者在确诊后5年内即可出现。
糖尿病足:病程10年以上患者中约20%出现足部坏疽,血糖控制差者风险更高。
三、4大因素决定并发症速度
1. 血糖控制
研究表明,糖化血红蛋白(HbA1c)每降低1%,微血管病变风险减少37%。
目标值:一般患者<7.0%,老年患者可放宽至<8.0%。
2. 血压与血脂
收缩压每升高20mmHg,心血管病风险增加77%;
低密度脂蛋白(LDL-C)应<2.6mmol/L,合并冠心病者<1.8mmol/L。
3. 生活方式
吸烟者糖尿病足风险是非吸烟者的3倍;
每日快走30分钟可降低20%的并发症风险。
4. 遗传因素
直系亲属患糖尿病,自身并发症风险增加2-4倍,且可能更早出现。
四、守住健康的4项行动
1. 血糖监测
每周测2次空腹+餐后血糖;
每6个月查HbA1c,必要时可3个月查一次,评估长期控糖效果。
2. 生活方式调整
饮食:按“211餐盘法”——2拳蔬菜、1拳蛋白质、1拳全谷物主食;
运动:每周150分钟中等强度运动(如快走、游泳)。
3. 定期筛查
糖尿病患者常见检查的推荐频率如图所示:
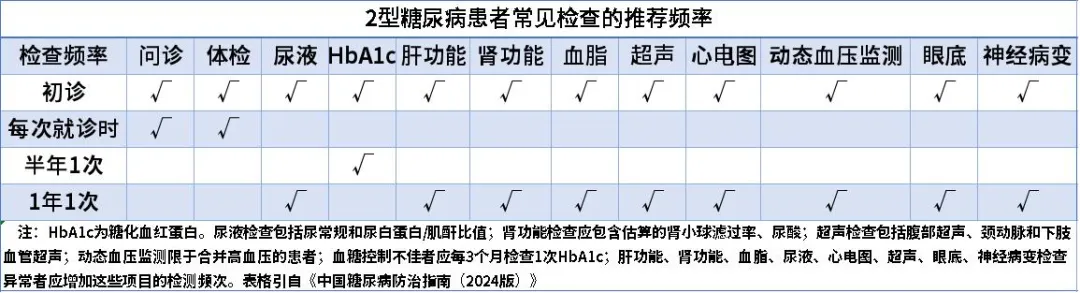
4. 规范用药
糖友们一定要遵医嘱调整剂量,避免自行停药。
五、给糖友的特别提醒
无症状≠无风险:早期肾病、视网膜病变常无不适,需依赖检查发现;
轻度高血糖也危险:空腹血糖6.1-7.0mmol/L长期累积仍会损伤血管;
全家共同预防:糖尿病患者直系亲属应每年筛查血糖,尤其35岁以上人群。
糖尿病管理是终身战役,但科学防控能显著延缓并发症的发生。
记住:今天的血糖控制,是为明天的健康储蓄!
本文内容基于中国糖尿病防治指南(2024版)及公开文献,仅用于健康科普,不能替代诊疗!
