巴雷特食管(BE),英文全称Barrett's Esophagus,也被译作Barrett食管或巴瑞特食管,被认为是胃食管反流病(GERD)的一种类型或重要并发症。
我们食管粘膜的表面原本覆盖了一层鳞状细胞,但由于胃食管反流的缘故,食管下段靠近贲门的地方总是被胃酸所侵蚀,修复后还会被破坏,而且还引起烧心的症状,所以机体就用能耐酸的胃肠粘膜上的柱状细胞替代了鳞状细胞,这就是巴雷特食管的形成。

尽管这样的变化又能耐酸、又能减轻症状,但毕竟是用外来的东西,保不齐有一天会不受控制啊。就像是为了防止地表暴露,在上面种上了草莓,这回地面是绿油油了,但忽然有一天草莓秧子蔓延得到处都是,这就是癌变。
巴雷特食管已被证实是食管腺癌(EA)的癌前病变,据估算,巴雷特食管患者发生食管腺癌的风险较正常人群高20倍。因此,对巴雷特食管的早期筛查、诊治是防治食管腺癌的关键。
巴雷特食管的诊断主要根据内镜检查和病理学检查。我国巴雷特食管诊治共识建议,以食管远端鳞状上皮被化生的柱状上皮替代,作为巴雷特食管的定义和诊断标准,强调活检病理确认。
病理学检查需要在显微镜下观察,我们不是每个人都有那种本事。但是通过内镜,我们可以看到巴雷特食管显而易见的变化:食管鳞状上皮与胃柱状上皮的交界线(又称“齿状线”、“ Z线”、“ 食管鳞-柱交界”)相对于胃食管结合部上移≥1 厘米,表现为胃食管结合部的近端出现橘红色或伴有栅栏样血管表现的柱状上皮。
按照内镜下观察到的形态,我们还可以把巴雷特食管分成三种类型:
全周型:齿状线呈环周型上移或消失;
舌型:鳞状上皮中出现舌状或半岛状橘红色胃黏膜;
岛型:齿状线1厘米以上鳞状上皮中出现斑片状橘红色胃黏膜。

既然已经确诊巴雷特食管,那么治疗就成为关键!
巴雷特食管的治疗方法包括生活方式干预、药物治疗、内镜下治疗及手术治疗。
不管如今有多么先进的治疗手段,生活方式干预永远是最基础、最重要的。巴雷特食管和食管腺癌的两个主要的危险因素就是腹型肥胖和吸烟。
因此,戒烟、戒酒、减重应该算是治疗里的基本操作,同时要避免暴饮暴食,避免进食容易诱发或加重胃食管反流的食物。
质子泵抑制剂(PPI)依然是内科治疗的首选药物。有证据表明,质子泵抑制剂长期治疗后可缩短巴雷特食管黏膜的长度,可阻止病情发展,但很难达到完全逆转。因此,不推荐预防性使用质子泵抑制剂来预防食管腺癌。
随着内镜治疗技术的发展,近年来内镜下消融治疗(EATs)联合质子泵抑制剂抑酸治疗,是目前治疗巴雷特食管及巴雷特食管伴异型增生的有效方法,可使巴雷特食管上皮消失或逆转为鳞状上皮,疗效可达70%~100%,并发症发生率较低。
内镜下治疗无效者可选择外科手术治疗,一般选择腹腔镜下胃底折叠术。胃底折叠术能够很好地解决反流的问题,缓解反流症状,但不能逆转巴雷特食管上皮,更不能逆转异型增生进展为腺癌。
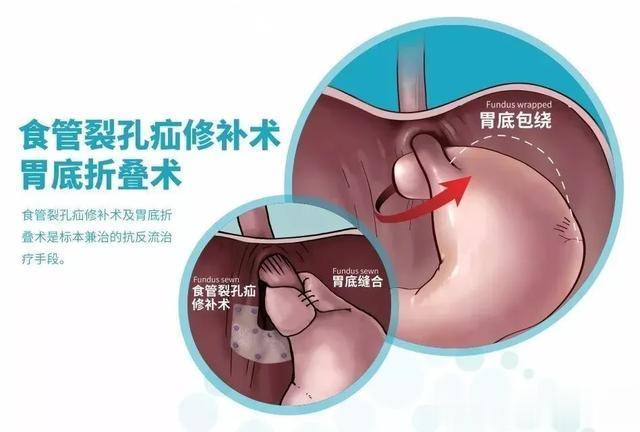
巴雷特食管的这些治疗方案,没有孰优孰劣,只有根据患者的具体病情、年龄、身体状况等因素,由医生进行综合评估后制定一个比较适合的方案。力争最好的结果,是医患双方共同的目标!

!永远不会88[握手][打脸]好H[哭笑不得]