柳叶堂胸外 2024年10月05日 19:25 安徽

临床技能操作—胸腔穿刺术
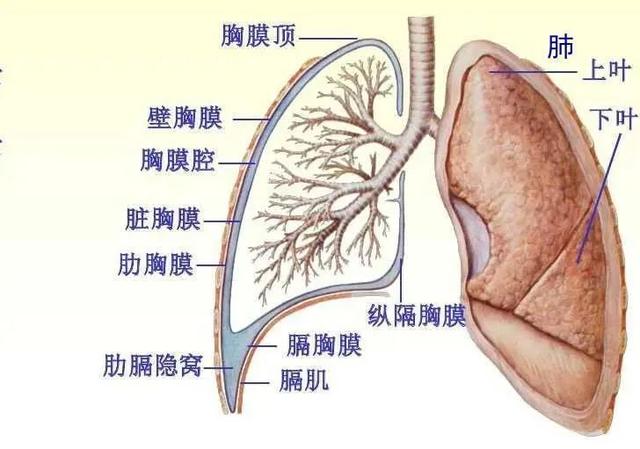
胸部是由胸壁、胸膜和胸腔内器官3部分组成。
1、胸壁:由胸椎、胸骨和肋骨组成的骨性胸廓及附着在其外面的 肌群、软组织和皮肤构成。骨性胸廓具有支撑、保护胸腔内器官和参 与呼吸的作用。
2、胸膜及胸膜腔:胸膜是附着在胸壁内面和覆盖在肺表面的浆膜。包裹肺并深入肺叶间隙的是脏胸膜,而遮盖胸壁、横膈和纵隔的是壁胸膜,二者在肺门与脏胸膜处连接,形成左右两个互不相通的胸膜腔。
3、胸腔及胸腔内器官:胸腔分为左肺间隙、右肺间隙和纵隔3部分。左、右肺间隙分别由左、右肺和壁、脏层两层胸膜组成。纵隔位于胸腔中央,上为胸腔入口、下为膈肌,两侧左、右肺间隙,前有胸骨、后有胸椎,其间有心脏和心包、大血管、食管和气管。两侧胸膜腔负压的均衡是维持纵隔位置恒定居中的根本保证。若一侧胸腔积液或积气会挤压伤侧肺,严重时可导致纵隔移位压向健侧肺,甚至影响静脉回流。
胸膜腔为潜在的密封腔隙,其内有少量的浆液其润滑作用。腔内的压力维持在-10~-8cmH2O,吸气时负压增大,呼气时减少。腔内负压的生理意义:①维持肺组织处于扩张状态;②有利于胸腔内静脉血和淋巴液的回流。


01胸腔穿刺术的定义
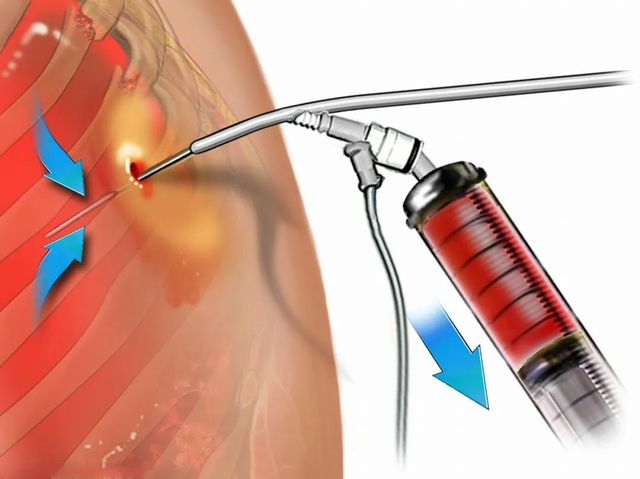
胸膜腔穿刺术(thoracentesis),简称胸穿,是指对有胸腔积液(或气胸)的患者,为了诊断和治疗疾病的需要而通过胸腔穿刺抽取积液或气体的一种技术。

02胸腔穿刺术的适应症
1、诊断性:原因未明的胸腔积液,可作诊断性穿刺,作胸水涂片、培养、细胞学和生化学检查以明确病因,并可检查肺部情况。
2、治疗性:通过抽液、抽气或胸腔减压治疗单侧或双侧胸腔大量积液、积气产生的压迫、呼吸困难等症状;向胸腔内注射药物(抗肿瘤药或促进胸膜粘连药物等)。

03胸腔穿刺术禁忌症
1、体质衰弱、病情危重难以耐受穿刺术者。2、对麻醉药过敏。3、凝血功能障碍, 严重出血倾向,患者在未纠正前不宜穿刺。4、有精神疾病或不合作者。5、疑为胸腔包虫病患者,穿刺可引起感染扩散,不宜穿刺。6、穿刺部位或附近有感染。


04操作前准备
1.物品准备
胸穿模型、碘伏、一次性胸穿包、利多卡因、棉签。
2.操作步骤
(1)操作前准备
①考生准备必需物品,核对病人,向病人解释操作目的,取得病人配合。
②病人取坐位,面向椅背,两前臂置于椅背上,前额伏于前臂上。
③戴帽子、口罩。
(2)穿刺点选择
④根据试题要求沿左侧或右侧肩胛下角线行胸部叩诊,穿刺点选定在叩诊实音最明显的部位,一般位于肩胛下角线第7~8肋间,并做上标记。
(3)消毒、铺巾、局麻
⑤以穿刺点为中心,常规消毒皮肤2~3遍,直径至少15cm。
⑥打开胸腔穿刺包。
⑦戴无菌手套,铺无菌洞巾。
⑧一般选取下肋的下缘作为穿刺点,用2%利多卡因局部麻醉,针头先斜行进针,形成皮丘。再垂直进针,直至胸膜层,逐层麻醉。并注意回抽有无鲜血,以免误入血管。
(4)穿刺操作
⑨考生先将胸穿针末端的橡皮管用止血钳夹闭,然后进行穿刺。
⑩以左手示指和中指固定穿刺部位的皮肤,右手持穿刺针在穿刺点缓慢垂直进针。当穿刺针有落空感时,表明已穿入胸膜腔。
⑪助手用止血钳协助固定穿刺针,以防刺入过深损伤肺组织。
⑫连接50ml注射器,松开橡皮管止血钳,抽取胸腔积液,留取标本。若为治疗性胸穿,则按要求抽液。
⑬抽液结束后,先夹闭止血钳,再拔出穿刺针按压穿刺点,局部消毒,覆盖无菌纱布,移去洞巾,胶布固定,标本送检。
⑭搀扶病人上床休息,测量血压,严密观察,交代注意事项。


05注意事项
1、部位选择注意事项
①胸穿抽液常用穿刺点---肩胛下角线或腋后线第7~8肋间、腋中线第6~7肋间、腋前线第5肋间。
②胸穿抽气常用穿刺点---锁骨中线第 2肋间或腋中线第4~5肋间(适用于气胸病人)。
③应避免在第九肋间以下穿刺,以免穿透隔肌损伤腹腔脏器。
④考试时,应根据试题要求选择左、右侧,很多考生将左侧胸腔积液选在右侧穿刺抽液,冤枉丢分。
⑤穿刺点的选择必须结合病人体位: 选肩胛下角线穿刺点病人只能取坐位;选腋中线腋前线、锁骨中线穿刺点,病人只能取半卧位。
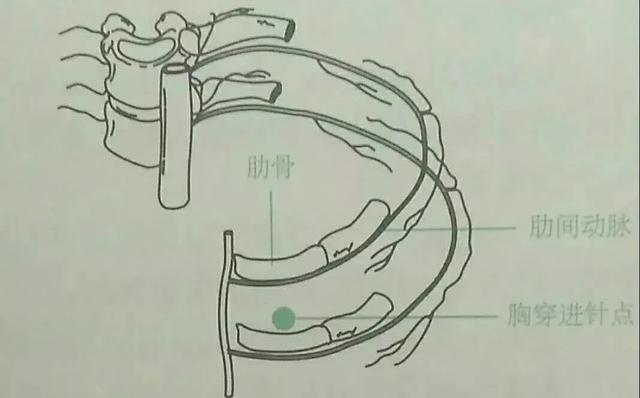
2、肋间神经及动静脉沿肋骨下缘走形,所以穿刺进针尽量靠近肋骨上缘。
3、穿刺抽液量抽液不可过多过快,严防负压性肺水肿。以诊断为目的者,一般为50~100ml;以减压为目的时,第一次不宜超过600mll(第8版内科学P121为700ml),以后每次不要超过1000ml。创伤性血胸穿刺时,宜间断放出积血,随时注意血压,并加快输血输液速度,以防抽液过程中突然发生呼吸循环功能紊乱或休克。
4、当出现头晕、出汗、心悸、胸部压迫感、血压下降等胸膜反应,应立即停止抽液,让病人平卧,必要时皮下注射0.1%肾上腺素0.3-0.5ml或静脉注射葡萄糖注射液。
5、严重肺气肿、广泛肺大泡者,或病变邻近心脏、大血管者以及胸腔积液量甚少者,胸腔穿刺宜慎重。
6、穿刺部位的胸壁组织有急性化脓性感染时,不宜在该处穿刺,待感染控制后或避开感染部位进行穿刺。
7、不合作或有精神病患者不宜作胸腔穿刺。
8、局部麻醉应充分,固定好穿刺针,避免刺破肺组织。夹紧乳胶管避免气体进入胸腔。
9、穿刺中患者应避免咳嗽及转动,必要时可事先服用可待因。术中如发生连续咳嗽或出现头晕、胸闷、面包苍白、出汗,甚至昏厥等胸膜反应,应即停止抽液,拔出穿刺针。让患者平卧,必要时皮下注射1:1000肾上腺素0.3-0.5ml。
10、需要向胸腔内注入药物时,抽液后接上备好盛有药液的注射器,将药液注入。
11、抽液后患者应卧床休息,继续临床观察,必要时复查胸透,观察有无气胸并发症。
12、严格无菌操作,操作中要防止空气进入胸腔,始终保持胸腔负压。
13、恶性胸腔积液,可注射抗肿瘤药或硬化剂诱发化学性胸膜炎,促使脏层与壁层胸膜粘连,闭合胸腔,防止胸液重新积聚。


06技能考核常考问题汇总
1、胸腔穿刺时胸膜反应的表现有哪些?
答:穿刺中患者出现头晕、心慌、胸闷、出汗、面色苍白,甚至晕厥。
2、因脓胸行胸腔抽液,一般抽取多少脓性胸水?
答:脓胸时需尽可能抽净脓性胸水。
3、胸腔穿刺时为什么要选用肋骨的上缘?
答:因肋骨下缘有神经、血管通过,肋间动脉常沿上一肋骨的下缘走行(如图),从下一肋骨的上缘进针可以避免损伤神经、血管。
4、作诊断性胸腔穿刺时,通常应抽取多少胸水?
答:诊断性胸腔穿刺通常抽取50~100ml胸水。
5、气胸患者的穿刺点选什么部位?
答:患侧锁骨中线第2肋间或腋中线第4~5肋间的下一肋骨上缘。
6、胸腔穿刺术常见的适应证是什么?
答:用于诊断胸腔积液性质的诊断性穿刺;用于治疗大量胸腔积液、气胸及脓胸等。
END
