子宫颈活检,通常是在子宫颈细胞病理学检查异常后进行。现而今,随着HPV检测常态化,出现16、18等高危分型阳性,又或者HPVmRNAE6/E7检测之类呈阳性、提示HPV病毒处于复制期时,妇科医师往往也会直接建议患者进行子宫颈活检。

何谓子宫颈活检?简单说就是在阴道镜下夹取少量子宫颈组织进行组织病理学检查,一般夹取醋白反应阳性区域的子宫颈组织。妇科医师夹取的子宫颈组织会被送到病理科,制作成石蜡切片后由病理医师在显微镜下观察并出具正式的病理报告。那么,子宫颈活检的病理报告该如何判读呢?

子宫颈活检
首先是正常的结果,因为有性生活女性子宫颈大多都会有轻重不等的炎症,所以大多数正常的病理活检报告都会报“慢性炎”。如果显微镜下看到中性白细胞,一般还会报“慢性炎伴急性炎改变”之类。这些都属于正常的范畴,没有癌前病变或者宫颈癌。如果有明显症状、如宫颈糜烂之类,妇科医师一般会按照炎症对患者进行系统治疗。
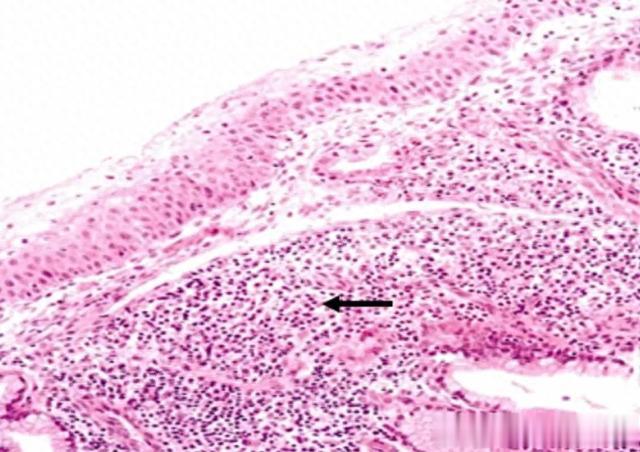
子宫颈慢性炎(HE染色)
然后是癌前病变。目前,子宫颈的癌前病变主要指高级别鳞状上皮内病变(即原来的CINⅡ、CINⅢ级和鳞状上皮原位癌)和低级别鳞状上皮内病变(即原来的CINⅠ级)。在组织学上,这些病变都没有突破鳞状上皮的基底膜,CINⅠ异型鳞状细胞通常位于鳞状上皮的下1/3;CINⅡ异型鳞状细胞超出鳞状上皮的下1/3、但位于2/3以内;异型鳞状细胞超过2/3则为CINⅢ级。以前,鳞状上皮全层见异型鳞状细胞、但未突破基底膜会被判读为鳞状上皮原位癌。但现在一般都归入高级别鳞状上皮内病变之中,不再单独报鳞状细胞原位癌了。还有就是一些单纯以“挖空细胞”为表现,没有出现细胞极性异常、鳞状细胞无明显异型性的情况,也被归入了低级别鳞状上皮内病变之中。

子宫颈高级别鳞状上皮内病变(HE染色)
对于这些癌前病变,高级别鳞状上皮内病变一般妇科医师一般会建议子宫颈锥切。这既是一种检查,以明确是否更高等级病变,如间质浸润(活检组织一般比较表浅,不一定能够看到间质浸润);同时也是一种治疗,如果没有间质浸润且切缘阴性,则治疗到此结束。如果切缘阳性、但没有发现明显间质浸润,可以扩大锥切范围,进行二次锥切,再根据二次锥切的切缘情况决定进一步治疗方案。如果锥切发现间质浸润,还要根据浸润深度判定是微小浸润性鳞状细胞癌还是浸润性鳞状细胞癌,从而选择妇科手术方案,是全子宫切除、还是广泛全子宫+双附件切除+盆腔淋巴结清扫等等。低级别鳞状上皮内病变一般建议按照炎症系统治疗后复查,再决定进一步治疗方案。但一些患者出于对宫颈癌的恐惧心理,也会要求直接进行子宫颈锥切。
子宫颈锥切
有时候,子宫颈活检能够明确有间质浸润、且深度达到浸润性鳞状细胞癌标准,妇科医师也会建议直接进行手术治疗。但如果子宫颈活检只是微小浸润性鳞状细胞癌,还是建议做一个子宫颈锥切,以明确是否有浸润深度更深的病变。目前,妇科对浸润性鳞状细胞癌的手术治疗通常以广泛全子宫+双侧附件切除+盆腔淋巴结清扫为主,如患者年龄较小,可酌情保留一侧或双侧卵巢。

除了鳞状上皮的病变之外,子宫颈还存在腺上皮病变,相对于鳞状上皮病变要少见一些,一般分为原位腺癌和腺癌(浸润性),具体的组织学分型,这里就不去铺开说了。其手术方案与鳞状细胞癌的大体类似,这里也不去铺开讲了。通常情况下,腺上皮病变也是可以从子宫颈细胞病理学检查中找出端倪的,比如TCT报的AGC-US,指的就是非典型腺细胞,提示腺上皮病变可能。但因为细胞病理学取材方面的限制,一些腺上皮病变并不一定能够被发现,很多时候是在子宫颈活检、甚至子宫颈锥切时才被发现有腺上皮病变。有时候还会出现腺鳞癌之类病变,即腺上皮、鳞状上皮均有病变的情况。

子宫颈高级别鳞状上皮内病变合并原位腺癌(HE染色)
子宫颈活检大体就是这样一个情况,组织病理学检查比细胞病理学检查更加直观,从而弥补了细胞病理学检查的许多不足之处。但子宫颈活检以及子宫颈锥切都属于有创检查,不能作为常规检查来使用,更加无法用于大规模筛查。毕竟,谁愿意没事夹几块肉下来呢?因此,只有先通过细胞病理学检查进行初筛,然后对有异常者进行组织病理学检查、确诊。二者相结合,才能更好地筛查出子宫颈病变,降低子宫颈癌的罹患率。

子宫颈细胞病理学检查
