作者:首都医科大学附属北京朝阳医院 杨华 唐晓 孙兵
急性呼吸窘迫综合征( ARDS )是一种急性、弥漫性、炎症性肺损伤,由肺炎、非肺部感染、创伤、输血、烧伤、误吸或休克等危险因素诱发。由此造成的损伤导致肺血管和上皮通透性增加,肺水肿和重力依赖性肺不张,最终导致通气肺组织的减少。其临床特征为低氧血症和弥漫性影像学阴影,伴分流增加、肺泡死腔增加和肺顺应性降低,其致死率较高。ARDS这一概念于1967年被Ashbaugh等人首次提出,1994年欧美共识会议(AECC)对ARDS进行初步定义,历经数次更新, 直到2012柏林定义发布后,该定义被广泛应用。2017年,欧洲危重病医学会(ESICM)和美国胸科协会(ATS)在《美国呼吸与重症监护医学杂志(AAJRCCM)》发布了《机械通气治疗成人急性呼吸窘迫综合征临床实践指南》(以下简称2017指南),主要针对ARDS患者选择性通气干预提供建议。随着对ARDS病理的进一步理解,超声等新技术的引入,特别2019年新型冠状病毒大流行后,更新ARDS定义的必要性引起全球医学界的广泛关注。2023年,ESICM在《重症监护医学杂志(ICM)》发布了《ESICM急性呼吸窘迫综合征指南:定义、表型和呼吸支持策略》(以下简称2023指南),该指南基于对临床研究方法学的严格评估和专家对患者呼吸管理的意见,着重于ARDS“定义、表型、呼吸支持策略”三个关键主题,对2017年指南进行更新。同时,也指出了未来需要进一步研究的议题。本文将对这一指南进行解读。
一、ARDS新定义2012柏林定义诊断ARDS基础为患者接受至少5 cmH2O的呼气末正压(PEEP)条件下,氧合指数(PaO2/FiO2)≤300 mmHg。2023指南提出,自2015年FLORALI试验发表后, 经鼻高流量氧疗(HFNO)广泛用于治疗严重急性低氧性呼吸衰竭(AHRF),尤其在2019年新型冠状病毒(COVID‑19)大流行期间,HFNO得到广泛应用,其中93%使用HFNO的患者进展至有创通气并满足ARDS 2012柏林定义。这部分前期未接受5 cmH2O PEEP支持,但生理病理跟ARDS相同的患者,是否可以完全排除ARDS诊断?若简单地移除PEEP ≥5 cmH2O这一标准,ARDS病情的严重程度可能会受到低估。且以氧合指数作为诊断标准,在低收入、医疗资源匮乏地区,动脉血气分析受限、缺少机械通气条件等条件限制下,有很强局限性。而部分专家推荐的用脉搏血氧饱和度/吸入氧浓度(SpO2/FiO2)代替PaO2/FiO2,虽然避免了有创操作,且更快捷,但其准确度存疑,特别是在肤色较深、休克及末梢灌注不良患者中的误差较大。此外,胸片作为诊断ARDS的一个标准,判读的可靠性欠佳。另外随着重症超声的应用增多,是否考虑将其纳入诊断方法。对此,2023指南并未给出明确的结论。2023年7月24日《美国呼吸与危重病医学杂志(AAJRCCM)》发布了ARDS全球新定义《A New Global Definition of Acute Respiratory Distress Syndrome ARDS》(以下简称Global定义),对其进行了补充,将HFNO、SpO2及超声纳入诊断标准。
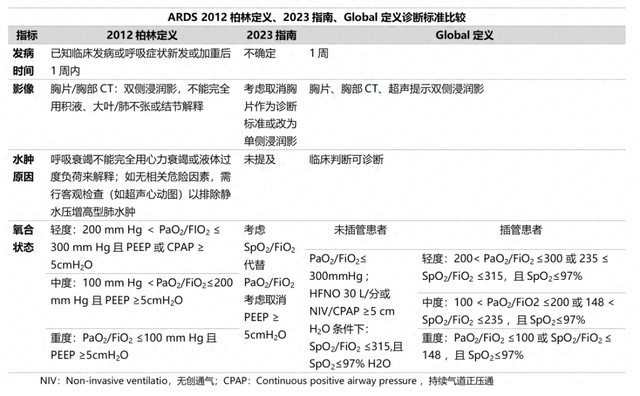
NIV:Non-invasive ventilatio,无创通气;CPAP:Continuous positive airway pressure ,持续气道正压通
二、ARDS表型指南共纳入25篇文献对ARDS表型进行了分析,对ARDS表型、亚组、亚表型、内型进行了定义。

ARDS表型的提出,旨在根据不同的患者特性,予以精准化治疗。根据影像学分型(局灶型或弥漫型)、炎症反应(高炎症型或低炎症型)、呼吸力学等分为不同亚表型,其对液体策略及呼吸支持策略的反应都不相同。但在实际临床工作中,会遇见许多问题。如何将ARDS亚表型快速准确底分类并且在不同人群中重复?是否有充足的证据证明亚表型间的治疗有异质性?亚表型与病人预后是否相关?基于亚表型的精准化治疗是否能改善预后?从ARDS前期到恢复期,亚表型是否保持一致?都需要再在未来的研究中进一步探索。
呼吸支持策略相比2017指南,2023指南在呼吸支持策略中,新加入了HFNO、CPAP/ NIV、神经肌肉阻滞剂(NMBA)、体外二氧化碳清除(ECCO2R)。保留了2017指南小潮气量通气、俯卧位的建议。同时对PEEP滴定、肺复张、体外膜肺氧合(ECMO)的推荐意见进行了改动,未再提及振荡通气。
1.新增呼吸支持策略1. HFNO
HFNO可加温、加湿氧气,提供更稳定的氧浓度,减少解剖死腔,并提供可达3-5 cmH2O PEEP。ESICM专家组评估了6项针对AHRF患者的随机对照试验(RCT),跟传统氧疗相比,HFNO可以降低气管插管率,但对于28或30天死亡率无明显改善。在免疫抑制或者COVID-19患者的亚组分析中,没有证据表明在此两种呼吸支持条件下,插管率或者死亡率存在差异。
指南推荐:对于非心源性肺水肿或慢性阻塞性肺疾病(COPD)急性加重所致AHRF的非机械通气患者,与常规氧疗相比,推荐采用HFNO以降低气管插管的风险(强推荐)。不推荐也不反对使用HFNO来降低死亡率(不推荐)。此建议同样在免疫抑制或COVID-19患者中适用(强推荐)。
2.CPAP/ NIV
在非心源性肺水肿或慢性阻塞性肺疾病急性加重期所致急性高碳酸血症性呼吸衰竭患者中,已经推荐使用CPAP/NIV来改善预后。但同时NIV的耐受性、清除分泌物的能力、大潮气量造成的肺损伤加重以及延迟插管可能带来的危害也值得关注。ESICM专家组分析了10项RCT,并未发现CPAP/NIV与传统氧疗相比在插管率、死亡率方面的优势。仅有一项针对COVID-19患者的研究报道了CPAP与常规氧疗相比有更低的插管率,但在死亡率方面没有差异。
指南推荐:对于非心源性肺水肿或COPD急性加重所致AHRF的非机械通气患者,传统氧疗、HFNO或者CPAP/NIV的使用无优先推荐。在COVID-19患者中,推荐使用CPAP/NIV来降低插管率(弱推荐),但其是否能够降低死亡率尚无定论。
3.NMBA
对机械通气的ARDS患者给予NMBA,可以减少呼吸做功和人机不同步,并可能影响预后。然而,长时间使用NMBA也可能导致神经肌肉无力,且需要深镇静镇痛,造成不良后果。专家组分析了5项研究,并未发现NMBA对28天死亡率或者ICU死亡率产生影响。
指南推荐:不推荐在非COVID-19所致中-重度ARDS患者中使用NMBA来降低死亡率(强推荐)。对于COVID-19患者,缺乏相关RCT,因此不做推荐或者反对。
4.ECCO2R
ECCO2R旨在通过体外回路清除二氧化碳。与ECMO相比,ECCO2R使用更低的体外血流量(一般在200 ~ 1500 ml/ min之间)。在ARDS中应用的主要目的是减少有伤害性的机械通气。专家组在分析了2项RCT后,并未发现ECCO2R对降低死亡率的作用,同时可能发生脑出血、脑外出血等严重并发症。
指南推荐:反对在ARDS患者使用ECCO2R,不论是否为COVID-19患者(强推荐)。
2.保留呼吸支持策略1.小潮气量通气
基于ARDS肺不均质性特点,小潮气量通气策略(4 ~ 8 ml/kg预测体重)目的是在安全参数范围内接受气体交换,而不以最佳气体交换为目的。在动物和人体中的研究,已被证明小潮气量通气策略可以减少呼吸机相关肺损伤(VILI)。专家组分析了7项RCT,并未发现小潮气量通气策略对气压伤、死亡率的影响,但是基于其病理生理学机制,仍推荐在ARDS患者中使用小潮气量通气策略。虽然在COVID-19患者中无直接证据,但是专家组不认为其病理生理会有特殊性。
指南推荐:推荐沿用小潮气量通气策略,来避免呼吸机相关肺损伤,以降低ARDS患者的死亡率(强推荐)。此推荐也适用于COVID-19患者。
2.俯卧位
俯卧位是20世纪70年代针对急性低氧性呼吸衰竭和ARDS患者提出的,其能改善氧合、更好地均化肺应力和降低右心室应变。2017指南建议对重度ARDS患者进行俯卧位通气且时间≥12小时/天。2023指南对8项研究进行分析,其中PROSEVA试验报道俯卧位能降低28天及90天死亡率。且在3项针对COVID-19未插管患者研究分析提示,清醒俯卧位能降低插管率。
指南推荐:推荐沿用在中-重度ARDS有创机械通气患者中使用俯卧位,以降低死亡率(强推荐)。且建议在气管插管早期,当应用小潮气量通气并调整PEEP至稳定水平后,PaO2/FiO2仍<150 mmHg,即开始俯卧位通气,并且建议超长疗程使用,连续16小时及以上(强推荐)。该建议同样适用于COVID-19患者。
指南还新增了对于没有进行有创机械通气,COVID-19所致AHRF患者中,推荐使用清醒俯卧位,用以降低插管率(弱推荐)。但其对COVID-19患者死亡率的影响,以及对于非COVID-19所致AHRF患者中插管率和死亡率的影响尚不明确。
3.修改呼吸支持策略1.PEEP
在ARDS患者中,肺表面活性物质功能障碍、重力对肺水肿的影响、肺非均质损伤易导致肺泡萎陷及小气道闭合。因此导致呼吸力学不均一性,肺泡顺应性和膨胀性的存在局部差异,产生呼吸机相关性肺损伤。PEEP能促进肺复张,减弱力学异质性,但是过度的PEEP会导致肺过度膨胀,造成肺损伤和血流动力学受损。2017指南推荐在中-重度ARDS患者中使用高PEEP策略。2023指南对比了4项使用高、低PEEP/FiO2来滴定PEEP的RCT,以及4项根据呼吸力学来滴定PEEP的RCT,结果发现采用不同的滴定策略,患者死亡率差异无统计学意义。因此,2023指南没有推荐或者反对采用高PEEP策略。
指南推荐:尚无PEEP最佳策略推荐,PEEP滴定需要根据个性化评估。
2.肺复张
肺复张广义的被定义为气道和跨肺压的暂时性升高,来促进无氧区的复氧,即肺复张。可改善气体交换,均化肺泡扩张,降低肺的应力和应变。2017年指南推荐在ARDS患者中使用肺复张。但是,肺复张也可以导致过度扩张相关的并发症,包括气压伤、静脉回流减少、肺血管阻力增加、右心衰竭导致血流动力学障碍等。2023指南分析了5项长程高压肺复张手法(气道压力维持≥35 cmH2O至少1分钟)研究,以及3项短程高压手法肺复张(气道压力维持≥35 cmH2O小于1分钟)研究,发现均未能降低病死率,且气压伤风险增大,考虑到显著风险超过了潜在获益,因此不推荐在ARDS患者中使用肺复张手法。在COVID-19所致ARDS患者中缺乏证据,因此不做推荐。
指南推荐:建议不要使用长程高压手法肺复张(强推荐),反对日常使用短程高压手法肺复张(弱推荐)
3.ECMO
ECMO用于支持或替代气体交换,促进氧气和二氧化碳的交换,减少并发症的发生,但同时也存在出血风险。专家组分析了2项RCT,180例患者的CESAR试验和249例患者的EOLIA试验,其中EOLIA纳入标准为:PaO2/FiO2< 50 mmHg大于3小时;PaO2/ FiO2< 80 mmHg 大于6小时, pH < 7.25 且PaCO2≥ 60 mmHg 大于6小时,呼吸频率大于35次/分且平台压≤32 cmH2O。两项试验表明ECMO降低了60天死亡率。虽然在COVID-19患者中无RCT,但观察试验也证明ECMO的使用能提高这类患者的短期生存率。
指南推荐:推荐非COVID-19所致重度ARDS患者,如果符合EOLIA研究标准,应在具备资质的ECMO中心接受ECMO治疗(强推荐)。该意见同样适用于COVID-19所致重度ARDS患者(强推荐)。
4.未提及呼吸支持策略1.高频振荡通气
2017年指南不推荐中重度ARDS患者常规应用高频振荡通气。由于2017年后没有更多的研究,2023指南没有对其进行提及。

2023指南较2017指南进行了较大的改动。对ARDS原有定义应该更新的内容提出了建议,为Global定义中ARDS新定义提供了基础。并且新增了ARDS表型这一内容,但如何将ARDS亚表型快速准确底分类,并且基于亚表型分类对病人进行个体化治疗,还需要进一步研究。在呼吸策略中,新加入了HFNO、CPAP/ NIV、神经肌肉阻滞剂、ECCO2R的推荐意见。强烈推荐非心源性肺水肿或慢性阻塞性肺疾病急性期加重引起AHRF的非机械通气患者使用HFNO以降低气管插管率。强烈推荐在非COVID-19所致ARDS患者中使用NMBA或ECCO2R。保留了2017指南强烈建议小潮气量通气、俯卧位的建议。不再推荐在中-重度ARDS患者中使用高PEEP策略,需个性化评估。同时不再推荐在ARDS患者中使用长程或短程肺复张。此外,上调了对于ECMO的推荐程度,强烈推荐将符合标准的ARDS患者应在具备资质的ECMO中心接受ECMO治疗。由于在高频振荡通气方面缺少新研究,因此指南并为对此进行新的建议。总的来说,2023指南和Global定义提出了更全面、更机动的ARDS新定义,以便更快捷、更简便的诊断ARDS。同时2023指南更新了呼吸策略,为临床工作者的日常诊疗工作提供指导方向,期待最大程度地改善ARDS预后。
作者简介 孙兵 教授
孙兵 教授医学博士,主任医师,硕士研究生导师
首都医科大学附属北京朝阳医院-北京呼吸疾病研究所,呼吸与危重症医学科副主任
中华医学会呼吸病学分会呼吸危重症学组 委员
中国医师协会体外循环专业委员会 委员
中国医师协会呼吸分会 呼吸危重症工作委员会 委员
中国心胸血管麻醉学会体外生命支持分会 常务委员
中国病理生理学会危重症专业委员会 呼吸治疗学组组长
中国康复医学会呼吸康复专业委员会 青年委员会副组长
主要研究方向:呼吸危重症、呼吸治疗和呼吸支持技术
《中华医学杂志》第29届编辑委员会通讯编委。目前已发表SCI及核心期刊文章30余篇,其中包括中华结核和呼吸杂志,中华医学杂志,CHEST,Critical Care Medicine,Critical Care等
获得实用新型专利及发明专利10余项。
 杨华
杨华首都医科大学附属北京朝阳医院,北京市呼吸疾病研究所
呼吸与危重症医学科,住院医师
师从西班牙巴塞罗那大学临床医院Antoni Torres教授
主要研究方呼吸危重症
 唐晓
唐晓首都医科大学附属北京朝阳医院,北京市呼吸疾病研究所
呼吸与危重症医学科,主任医师
2018年美国杜克大学医学中心访问学者
主要研究方向:呼吸衰竭与呼吸支持技术、重症肺炎、重症超声等。
本文由中国医学论坛报社呼吸与危重症编委会编委、呼吸危重症领域主编
空军军医大学西京医院宋立强教授组稿
 4
4 