一直以来,在健康科普领域流传着这样一种说法:“人与血管同寿”……
从心血管的角度来看,这种说法的确是很有道理的!
毕竟,谁都可以想象到:一个“四、五十岁”的人,假如拖着一套“七、八十岁”的血管,那他最终肯定很难长寿。

那问题来了:血管究竟有没有“衰老”,到底应该怎么看呢?
有人说:“只要得了高血压、糖尿病,就是‘血管衰老’了!”
但不得不承认:这样的判断有些过于简单和武断,也并不能体现出“血管衰老”的程度……
也有人说:“只有出现了动脉斑块甚至动脉狭窄,才算是‘血管衰老’!”
然而,这样的标准则是完全把“血管衰老”与“血管疾病”给划上了等号……
那么,在医学上,到底是如何从多个维度来评估“血管衰老”的呢?
2024年底,中华医学会老年医学分会重磅更新了《血管衰老临床评估与干预中国专家共识(2024版)》。
这份最新的医学指导文件提出:应该从【心血管危险因素】、【血管功能学与形态学变化】以及【是否存在“血管衰老”相关疾病】这3个维度,来综合评估“血管衰老”的情况。
并且,这其中所需要用到的检查手段,往往并不复杂和昂贵!

《血管衰老临床评估与干预中国专家共识(2024版)》
维度1:有无心血管危险因素事实上,从很早以前开始,就有医学研究人员提出:可以根据【心血管危险因素】的多少与严重程度,来预测血管的“年龄”。
在全球心血管健康领域有着很大影响力的“Framingham心脏研究”就提出了“血管年龄”这一概念;并且,还专门基于“性别”、“有无血脂异常”、“有无高血压”、“有无糖尿病”、“是否吸烟”等【心血管危险因素】,建立起了一套“血管年龄公式”。
直到今天,这套理论都仍然在不少国家和地区被广泛应用于“血管年龄”的评估。
对此,《血管衰老临床评估与干预中国专家共识(2024版)》同样认为【心血管危险因素】是评估“血管衰老”所需要重点参考的,并直接提出:“男性”、“高血脂”、“高血压”、“糖尿病”以及“吸烟”等【心血管危险因素】同时也属于【“血管衰老”的危险因素】!
不过,《血管衰老临床评估与干预中国专家共识(2024版)》却并不认为只关注这些【危险因素】就够了!
因为,除了【危险因素】以外,如今也多了不少医学检查技术能够对血管的功能与结构进行评估。
 维度2:血管功能学与形态学变化
维度2:血管功能学与形态学变化在《血管衰老临床评估与干预中国专家共识(2024版)》当中,被明确提及可以反映“血管衰老”状态的一共有5项指标,其中包括:3项“血管功能学”指标外加2项“血管形态学”指标。
这些指标的检查方法其实并不复杂,很多时候,在一些健康体检机构甚至基层医疗单位就可以完成。
1,颈-股动脉PWV(cf-PWV)/臂-踝动脉PWV(ba-PWV)
它们的中文全称分别是“颈-股动脉脉搏波传导速度(cf-PWV)测量”以及“臂-踝动脉脉搏波传导速度(ba-PWV)测量”,是专门用于衡量【血管僵硬度】的指标。
其中,颈-股动脉PWV(cf-PWV)被认为是评估脉搏波传导速度的“金标准”,但由于其操作相对复杂一些,因此,当前临床上常常会采用更为简便的臂-踝动脉PWV(ba-PWV)来进行替代。
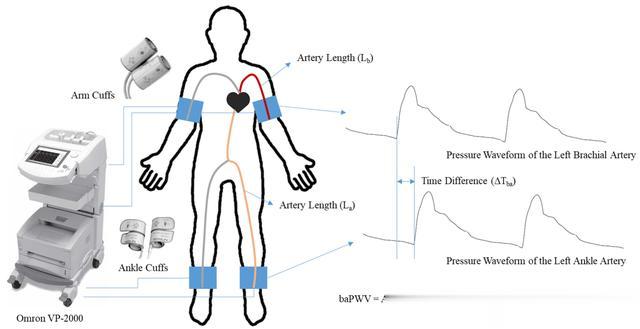
总体来说,【血管僵硬度】越高,颈-股动脉PWV(cf-PWV)/臂-踝动脉PWV(ba-PWV)的值也就越大。
一般而言,我国60岁以下健康志愿者的臂-踝动脉PWV(ba-PWV)多小于1400cm/s。假如测量发现该指标超过这一范围,则往往提示【血管僵硬度】上升!

2,血流介导的血管舒张功能(FMD)
除了【血管僵硬度】以外,【血管舒张功能】同样是反映血管功能状态的重要指标。
而所谓“血流介导的血管舒张功能(FMD)”,其实是利用超声来观察,在受到一定的切应力以后,肱动脉直径所出现的变化幅度。

大量的临床观察发现,男性超过40岁、女性超过45岁以后, FMD会有不断下降的趋势。
与<30岁的年轻人相比,>70岁的老年人FMD甚至可能会降低一半!
现阶段,大多数临床研究机构认为:肱动脉舒张功能(FMD)正常参考值是“≥10%”。这意味着,当肱动脉舒张功能(FMD)<10%时,多半提示【血管舒张功能】有明显减弱。
3,反应性充血指数(RHI)
这里的“反应性充血指数(RHI)”同样是一类反映【血管舒张功能】的指标。
只不过,这项指标不是利用超声去观察动脉血管直径的变化,而是通过外周动脉压力设备测定阻断肱动脉血流前后指尖脉搏波的振幅张力变化,以此来检测小血管内皮功能。
常规情况下,反应性充血指数(RHI)应>1.67;而当血管内皮功能障碍时,反应性充血指数(RHI)则会≤1.67。
4,主动脉根部直径、颈动脉直径
5,颈动脉内中膜厚度(cIMT)
最后这两项指标,均为反映【血管形态学】的指标,也都是利用超声检查技术来实现的。
只不过,其中,主动脉根部直径的测量往往是通过“心脏彩超”来看的;而颈动脉直径与颈动脉内中膜厚度(cIMT)则是做“颈动脉超声”才会显示的。
但不论“心脏超声”还是“颈动脉超声”,如今在临床与体检当中都已经非常普及了。
大量的临床观察发现,年龄从25岁增长到75岁的过程中,往往会伴随着“主动脉根部直径”的不断扩大,一般会从“28-33mm”逐渐增加到“33-37mm”。
与此类似,颈动脉内中膜厚度(cIMT)也会随着年龄增长而不断增大。目前,国际上普遍认为:
40-49岁人群的颈动脉内中膜厚度(cIMT)应<0.7mm;50-59岁人群的颈动脉内中膜厚度(cIMT)应<0.8mm;而60岁以上人群的颈动脉内中膜厚度(cIMT)则应<0.9mm。总体而言,不论是“主动脉根部/颈动脉直径”还是“颈动脉内中膜厚度(cIMT)”,它们只要超过了同年龄阶段的正常参考范围,那么,就往往意味着已经出现“血管衰老”的形态学变化了!
维度3:有无“血管衰老”相关疾病
这里,“‘血管衰老’相关疾病”的范围其实一点儿也不小!
从很多人都有的“颈动脉斑块”,到更为严重的冠心病、心绞痛、间歇性跛行,再到可能危及生命的急性心肌梗死、急性脑梗死、主动脉夹层、腹主动脉瘤等等,它们都属于“血管衰老”相关疾病。
一句话总结:如果在动脉血管内的某些局部已经出现了“粥样斑块”、“狭窄”、“堵塞”、“破裂”、“瘤样扩张”等病变,这就算是已经从“血管衰老”状态发展到了“血管疾病”阶段!
 “血管衰老”的5个不同层级
“血管衰老”的5个不同层级基于前面这3个不同的维度,《血管衰老临床评估与干预中国专家共识(2024版)》还专门提出了一套“血管衰老”的简易分级方法。
按照该方法,可以将“血管衰老”给大致分为5个不同的层级:
0级:完全健康的血管
这类人群既无【心血管危险因素】,也无【血管功能受损】以及【血管形态受损】的迹象,同时,没有患上任何【“血管衰老”相关疾病】。
客观来说,现实当中,满足这样条件的人,少之又少。

I级:有危险因素
这类人群则存在着至少一项【心血管危险因素】,但暂无【血管功能受损】以及【血管形态受损】的迹象,同时,也没有患上任何【“血管衰老”相关疾病】。
这种情况在年轻一些的群体当中相对多见一点儿,毕竟,上了一定的年纪以后,很难保证血管的功能与形态全无异常。

II级:存在血管功能或者形态受损
不论有没有心血管危险因素,只要脉搏波传导速度(PWV)、血管舒张功能(FMD)以及超声检查等提示存在【血管功能受损】或者【血管形态受损】,那么,“血管衰老”就直接达到了II级。
其中,II级还可以被进一步分为IIa级与IIb级:
IIa级特指有【血管功能受损】证据,比如脉搏波传导速度(PWV)增快、血管舒张功能(FMD)下降;但无【血管形态受损】的表现。
而IIb级则是指已经出现【血管形态受损】的表现,比如主动脉根部直径增大、颈动脉内中膜厚度(cIMT)增厚等。
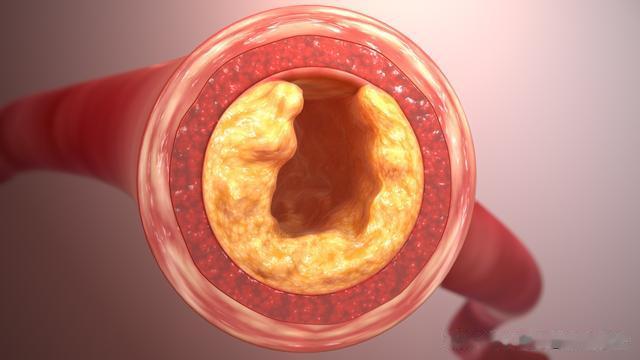
III级:已确诊“血管衰老”相关疾病
不论有无心血管危险因素,也不论是否存在血管功能或者形态受损,只要确诊了颈动脉斑块、冠心病、心绞痛、心肌梗死、脑梗死、间歇性跛行、主动脉夹层、腹主动脉瘤、缺血性肠病等疾病,那就代表“血管衰老”进入了III级。
其实,通过这一简易的分级体系,大家应该不难看出:医学上所提倡的是尽可能在I级和II级阶段就识别出“血管衰老”的迹象,然后,想办法阻止其进展到III级状态。因为,一旦达到III级状态,往往意味着预期寿命真的有可能因此而下降,并且,还常常需要使用药物甚至支架、手术等治疗措施。
而当“血管衰老”尚处于I级和II级阶段时,则仍有希望通过饮食控制、运动锻炼、改变不良生活习惯等生活方式干预来进行扭转!

【参考文献】
1,血管衰老临床评估与干预中国专家共识(2024版) 《中华老年医学杂志》 2024年11月 第43卷 第11期
---原创内容!未经同意,请勿搬运!---
---健康科普,内容均基于医学指南、专家共识与医学研究结果!如有不适,请到正规医院就诊!---
