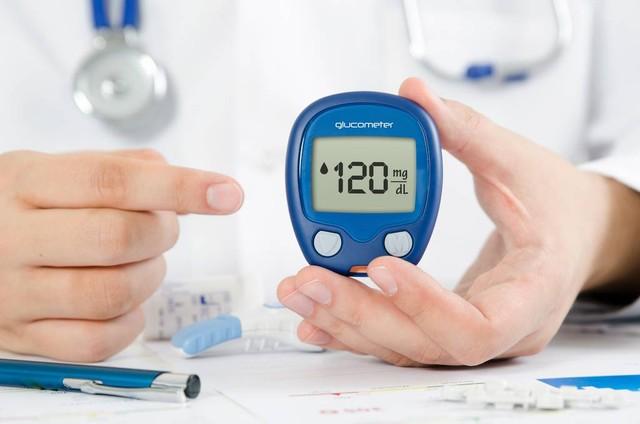
在糖友圈中,“杂粮粥降血糖”的说法一直都广为流传。许多糖友将白米粥替换成杂粮粥,认为这样既能满足喝粥的欲望,又能控制血糖。然而,在临床中发现,约30%的糖尿病患者在长期食用杂粮粥后,血糖不降反升,部分患者甚至出现了营养不良、胃肠功能紊乱等并发症。
 一、杂粮粥的“控糖假象”:你可能被GI值骗了
一、杂粮粥的“控糖假象”:你可能被GI值骗了许多人认为,杂粮粥富含膳食纤维和抗性淀粉,是天然的“控糖神器”。然而,这种认知忽略了一个关键问题——食物的加工方式会彻底改变其升糖特性。以糙米为例,未经烹饪时,其血糖生成指数(GI值)仅为55,属于低升糖食物。但经过长时间熬煮后,淀粉颗粒在高温和水分的作用下发生完全糊化,原本紧密的晶体结构被破坏,变成极易被消化酶分解的糊状物。
实验数据显示,煮成粥的糙米GI值可飙升至75,与白米饭(GI值83)相差无几。这意味着,一碗看似健康的杂粮粥,可能正在悄悄推高你的血糖。
更值得警惕的是,杂粮粥的“流食形态”会带来双重代谢风险。
首先,液态食物会缩短胃排空时间,导致碳水化合物快速进入小肠吸收。日本代谢综合征研究会的一项研究发现,5分钟内喝完粥的人,餐后血糖峰值比细嚼慢咽者高出2.3mmol/L。
其次,杂粮粥常给人“低热量”的错觉,导致过量摄入。一份200克的杂粮粥含碳水化合物约40克,相当于一碗米饭的热量。临床案例显示,连续3个月每天喝两大碗杂粮粥的患者,糖化血红蛋白上升了1.2%。这些数据提醒我们,食物的形态和进食方式,往往比食材本身更影响血糖控制。
 二、这三类人群尤其要警惕杂粮粥!
二、这三类人群尤其要警惕杂粮粥!第一类:胃肠功能退化的患者
随着年龄增长或疾病影响,约40%的糖尿病患者会出现胃肠动力减弱、消化酶分泌不足的情况。这类患者若长期食用杂粮粥,可能陷入“越补越虚”的恶性循环。杂粮中的植酸和单宁会与消化酶结合,进一步降低蛋白质和矿物质的吸收率;粗糙的纤维在肠道发酵,可能诱发腹胀、腹泻;而大量粥液稀释胃酸,会影响食物杀菌和营养分解。
解决方案:选择经过发芽处理的糙米或去壳燕麦,这些食材的植酸含量可降低60%;采用“3+1进食法”——先食用50克优质蛋白(如蒸鱼、蛋羹),再喝100毫升杂粮粥,既能延缓糖分吸收,又能保证营养摄入;搭配富含柠檬酸的番茄、猕猴桃等水果,可促进铁、锌等矿物质的吸收。
第二类:血糖波动大的脆性糖尿病患者
对于日内血糖波动超过4.4mmol/L的脆性糖尿病患者,杂粮粥可能成为“甜蜜陷阱”。这类患者的胰岛功能严重受损,血糖调节能力近乎“失灵”。杂粮粥虽然升糖速度略慢于白粥,但其持续升糖效应可达2-3小时,容易与降糖药物的作用时间发生冲突。特别是夜间食用后,可能引发“黎明现象”——凌晨3-5点出现反跳性高血糖。
应对策略:用杂粮饭代替粥类,保留米粒完整度可使GI值降低15%;添加10%的奇亚籽或亚麻籽,其水溶性纤维能在肠道形成凝胶屏障,延缓葡萄糖吸收;采用分餐制,将200毫升杂粮粥分两次饮用,间隔1小时,可平缓血糖波动曲线。

第三类:合并慢性肾病的糖尿病患者
我国约20%-40%的糖尿病患者合并慢性肾脏病,这类患者需要严格控制磷、钾、蛋白质的摄入。然而,多数杂粮却是“隐形的高磷大户”——每100克红小豆含磷305毫克,是精白米的3倍。过量的磷会加速肾血管钙化,而杂粮中的植物蛋白生物利用率低,可能加重氮质血症。更危险的是,像黑豆、红豆等高钾杂粮,可能引发致命性心律失常。
改良方案:选择低磷杂粮如糯米(磷98mg/100g)、薏米(磷138mg/100g);烹饪前浸泡12小时并弃去浸泡水,可去除30%的钾、磷;实施“蛋白质互补”策略,将杂粮与蛋清按2:1比例搭配,既能保证必需氨基酸供应,又能减轻肾脏负担。
 三、控糖新思路
三、控糖新思路1. 将煮熟的马铃薯、香蕉冷藏12小时后食用,抗性淀粉含量可提升3倍。这种改性淀粉不被小肠吸收,却能喂养益生菌产生丁酸。中山大学附属第一医院的研究显示,每日摄入15克抗性淀粉,可使胰岛素敏感性提升33%,相当于中等剂量二甲双胍的效果。
2. 在碳水化合物摄入前30分钟补充20克乳清蛋白,能通过“头期分泌效应”刺激GLP-1释放。这种肠促胰岛素不仅延缓胃排空,还能直接促进胰岛素分泌。临床试验证实,该策略可使餐后血糖曲线下面积减少27%,效果优于单纯控制碳水摄入。
3. 最新研究发现,糖尿病患者普遍缺乏Akkermansia muciniphila菌。这种益生菌能增厚肠道黏液层,阻止内毒素入血引发的慢性炎症。每日摄入200毫升含该菌株的发酵乳,持续12周后,患者空腹血糖平均下降1.8mmol/L。配合低聚木糖等益生元食用,可形成“菌-肠-胰”良性调控轴。