对于糖尿病患者来说,“血糖究竟应该降到多少?”这是一个非常重要的问题!因为,这个问题的答案决定了每一位糖尿病患者当前的治疗是否“到位”以及需不需要进一步对用药方案做调整。
按照非常权威的2020版《中国2型糖尿病防治指南》所提供的参考标准,大多数糖尿病患者应该将空腹血糖给控制在4.4-7.0mmol/L,非空腹血糖(餐后血糖)控制在<10.0mmol/L,并且,维持糖化血红蛋白 HbA1c<7.0%。

2020版《中国2型糖尿病防治指南》
不过,医学指南也有强调:这些血糖控制标准并不是一成不变的,而是可以根据患者的实际情况做“个体化”的调整。比方说,对于老年糖尿病患者来说,就可以将这一标准适度放宽。因为,老年糖尿病患者往往更容易出现血糖水平的剧烈波动,致命性低血糖的发生风险会高于中青年患者。

然而,也有不少人利用了这种说法,在网络上大肆宣传一些并不科学的老年人血糖控制标准。这使得相当一部分老年糖尿病患者一直以来都没有搞清楚自己的血糖究竟应该控制到多少……
好在,2024年初,由国家老年医学中心与中华医学会老年医学分会共同牵头发布了最新版的《中国老年糖尿病诊疗指南》。这一次,≥65岁的老年糖尿病患者终于能够获取到一份非常权威并且可靠的血糖控制标准了。

《中国老年糖尿病诊疗指南(2024版)》
老年糖尿病 降糖要“去强化”现阶段,在2型糖尿病治疗领域,掀起了一股“强化降糖”的潮流。
2021版《缓解2型糖尿病中国专家共识》的发布,正式告诉大家:一部分2型糖尿病在经过治疗以后,其实是有希望获得“缓解”的。而“缓解”之后的2型糖尿病患者,则可以在长达数月甚至数年的时间内阶段性地摆脱全部降糖药。不过,实现“2型糖尿病缓解”的一个基本前提就是,要先把糖化血红蛋白 HbA1c给稳定控制在6.5%甚至更低的水平。

2021版《缓解2型糖尿病中国专家共识》
相较于大部分2型糖尿病患者“糖化血红蛋白 HbA1c<7.0%”的控糖目标,把糖化血红蛋白 HbA1c给降到6.5%甚至更低的水平,无疑是一种“强化降糖”的行为。
已有的临床研究数据认为,对一部分年龄不大、病程不长的2型糖尿病患者来说,这种“强化降糖”的确可以获益不少。然而,对于老年糖尿病患者来说,却未必!

当前的医学理念认为,让老年糖尿病患者进行“强化降糖”,其临床获益比较有限,但却在一定程度上可能增加低血糖的发生风险。要知道,低血糖对于老年糖尿病患者的危害极大,是有可能直接危及生命的严重问题。因此,在治疗过程中一定要尽量避免。
为此,我国首部老年糖尿病医学指南《中国老年糖尿病诊疗指南(2021年版)》就专门提出了针对老年糖尿病患者的“去强化治疗策略”,而最新的《中国老年糖尿病诊疗指南(2024版)》则是继续巩固了这一项原则。

《中国老年糖尿病诊疗指南(2021年版)》
简言之,大多数老年糖尿病患者在设定降糖目标的时候,不需要太过于追求“强化降糖”的目标,而是应该总体遵循“去强化”的理念。
当然,对于少数年龄不超过70岁、2型糖尿病病程<5年且胰岛功能尚好的患者来说,也是有希望追求“糖尿病缓解”的。只不过,这最好事先经过医生的谨慎评估!
基于【健康状态】 设定控糖目标虽说,老年糖尿病患者控糖目标的设定原则总体上是“去强化”,但是,这种“去强化”究竟指的是把血糖控制到多少呢?不同情况的患者,在具体的控糖目标上又有怎样的差异呢?
关于这个问题,最新的《中国老年糖尿病诊疗指南(2024版)》明确指出:应该基于老年糖尿病患者的【健康状态分层】,来制定血糖的控制目标。

《中国老年糖尿病诊疗指南(2024版)》
这里所说的“健康状态分层”是基于老年糖尿病患者日常生活能力、认知状态、预期寿命以及是否合并糖尿病以外的其他慢性疾病等多种因素,将其给大致分为【良好】、【中等】和【差】这三种健康状态等级。
而毫无疑问,健康状态等级不同的老年糖尿病患者,在血糖的具体控制目标上也会完全不一样。
最新的《中国老年糖尿病诊疗指南(2024版)》当中有一张非常重要的表格,这张表格清晰地展现出了处于不同健康状态等级的老年糖尿病患者具体应该把血糖给控制到多少。
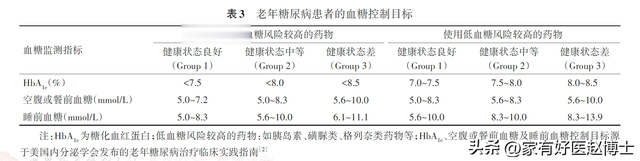
《中国老年糖尿病诊疗指南(2024版)》
从这张表格当中,我们可以总结出以下这两个关键的趋势:
第一,健康状态较好的患者,其血糖控制目标可以设定得相对严格一些;而健康状态较差的患者,则血糖控制目标应该适度放宽。
比方说,尚未使用胰岛素、磺脲类、格列奈类等降糖药(低血糖风险较高的药物)的老年糖尿病患者,若健康状态【良好】,可以把糖化血红蛋白 HbA1c降到7.5%以内;如果健康状态【中等】,那么,糖化血红蛋白 HbA1c的控制目标就可以适度放宽至<8.0%;最后,假如健康状态仅为【差】,则糖化血红但蛋白 HbA1c仅控制到<8.5%即可。

《中国老年糖尿病诊疗指南(2024版)》
第二,没有使用“低血糖风险较高药物”的患者,血糖的控制目标可以设定得相对严格一些;而正在使用“低血糖风险较高药物”的患者,则可以把血糖控制目标适度放宽。
举例来说,同样是健康状态处于【良好】这个层级,未使用“低血糖风险较高药物”的老年患者,其空腹或餐前血糖可以降至5.0-7.2mmol/L、睡前血糖可以降至5.0-8.3mmol/L;而正在使用“低血糖风险较高药物”的老年患者,则只需要把空腹或餐前血糖降至5.0~8.3mmol/L、睡前血糖降至5.6-10.0mmol/L即可。

《中国老年糖尿病诊疗指南(2024版)》
这里所谓的“低血糖风险较高药物”,临床上主要是指胰岛素、磺脲与格列奈这三大类降糖药(除此以外的其他降糖药,一般单独使用的时候均无低血糖风险)。
在病程较长、自身胰岛β细胞功能已经严重受损的老年糖尿病患者当中,胰岛素的使用率还是很高的。这些正在使用胰岛素的患者需要尤其注意:为了尽量降低低血糖的发生风险,应该适度把降糖的目标给放宽一些。
 如何衡量自己的【健康状态】?
如何衡量自己的【健康状态】?在了解了上面这两大趋势以后,相信大家一定会问:究竟该如何衡量,自己当前的健康状态是【良好】、【中等】还是【差】呢?
关于这部分内容,最新的《中国老年糖尿病诊疗指南(2024版)》同样用一张表格进行了说明。

《中国老年糖尿病诊疗指南(2024版)》
用更为通俗一些的话来说:
所谓【良好】主要指的是除了糖尿病以外,患者合并的其他慢性疾病不超过2种(卒中、高血压、1-3期慢性肾脏病、骨关节炎等)并且没有转移性恶性肿瘤、需氧疗的肺部疾病、需透析的终末期肾病以及晚期心力衰竭等影响预期寿命的疾病;与此同时,患者本身日常生活能力正常且能够常规使用电话、上街购物、进行食物烹饪还有做家务等等。

而所谓【中等】则包括了至少三种情况(满足任何一项即可):
第一,除了糖尿病以外,患者本身还合并有3种甚至3种以上的其他慢性疾病;
第二,患者存在轻度认知障碍或早期痴呆;
第三,患者至少出现了两项“工具性日常生活活动能力 IADL”的异常,比如“无法正常使用电话+无法自己上街购物”又或者“无法完成食物烹饪+无法做家务”等等。

最后,关于【差】则主要包括四种情况,满足以下任意一条就算是【差】了:
1,存在转移性恶性肿瘤、需氧疗的肺部疾病、需透析的终末期肾病以及晚期心力衰竭等影响预期寿命的疾病;
2,出现中重度痴呆;
3,“日常生活能力”已经出现明显受损,比如“无法进食+无法如厕”或者“无法洗漱+无法穿衣”等等;
4,需要长期护理。

当然了,如果在阅读完上述这些内容以后,大家仍然不清楚自己的健康状态处于哪一层级,又或者无法对应找到自己的血糖控制目标,那么,最好是找内分泌或者老年科的专科医生问诊,让医生告知具体的答案。

综上所述,由于低血糖风险较高且“强化降糖”的证据不充分,因此,老年糖尿病患者的血糖控制目标一般可以比中青年患者设定得稍微宽松一些。
对于总体健康状态处于不同层级的老年糖尿病患者来说,健康状态越好,血糖往往可以控制得越接近于理想状态;而健康状态越差,血糖控制目标则需要设定得越为宽松。
【参考文献】
1,中国老年糖尿病诊疗指南(2024版) 《中华糖尿病杂志》 2024年2月 第16卷 第2期
2,中国老年糖尿病诊疗指南(2021年版) 《中华糖尿病杂志》2021年1月 第13卷 第1期
3,中国2型糖尿病防治指南(2020年版) 《中华糖尿病杂志》2021年4月 第13卷 第4期
4,缓解2型糖尿病中国专家共识 《中国糖尿病杂志》 2021年9月 第29卷 第9期
---原创内容!未经同意,请勿搬运!违者必究!---
