周逊 肾内科主任医师
经常会有被当地医院诊断为“尿毒症”的患者找到肾为先,说“还能治疗吗?”或“还有治疗机会吗?”,甚至问“还有机会治好吗?”。事实上,这个问题非常简单,并不难回答,理由是:尿毒症是慢性肾脏病的终末期阶段,是一种无法逆转的慢性肾脏病5期,也就是说,治好尿毒症是不可能的。然而,有的时候有些医生仅以血肌酐(Scr)升高到707μmol/L以上或估算的肾小球滤过率(eGFR)下降到15ml/min以下就诊断尿毒症,可能是错误的。因此,如果有人问,检查出“尿毒症”(这个尿毒症需要加上引号),还有机会治好吗?肾为先就可以这样回答了:不能说都没有机会。

在继续谈论这个话题前,咱们先来分享一下肾为先早前收治的一个病例,患者为中年男性,姓严,年龄54岁,来我院前在外院的检查情况是:血肌酐608.22μmol/L,估算的肾小球滤过率为8.25ml/min(<15ml/min),被当地医院诊断为“尿毒症”(这个尿毒症需要加上引号),当地医院的医生建议患者尽快透析。
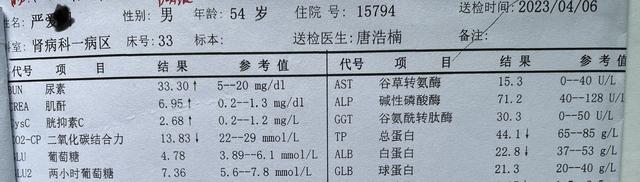

我们首次肾功能检查的血肌酐值为6.95mg/dL(等于614.38μmol/L),可经过我们对患者全面评估病情后,患者并不是尿毒症,而是肾病综合征并发了急性肾损伤,经过我们一个月的治疗,出院时患者的血肌酐已经下降到2.29mg/dL(等于202.44μmol/L),现仍在门诊治疗中。根据我们的预判,该患者还是有机会治好的。
与如上类似病情的,在我们经治的“尿毒症”患者中并不少见(这个尿毒症需要加上引号,因为并不是真正的尿毒症)。因此,当被检查出“尿毒症”时,要肾友弄清楚如下五个问题。
1.不长的时间血肌酐升高那么多,多数不是尿毒症
相对来说,尿毒症的发生与发展是一个较为缓慢的过程,表现为血肌酐从正常到轻度异常,再到明显异常,直到六七百以上水平,往往需要数年甚至数十年时间,就算少数患者进展非常快的,也需要数月到一两年,几乎不会少于3个月。如果一位患者的血肌酐在数周或数月时间风就升高到很高水平,绝大多数患者是不能诊断尿毒症的。
2.彩超显示的双肾都没有萎缩,很难诊断为尿毒症
前面已经提到,从慢性肾脏病进展到尿毒症需要很长时间,进展到了尿毒症阶段,患者的双肾都会处于萎缩状态,彩超显示的双肾一定是小于正常水平的。就算患者的血肌酐已经升高了,如果双肾还没有萎缩(包括正常大小与双肾肿大),就不能随便对这类患者作出尿毒症的诊断,同样治疗也是有机会的。

3.血肌酐达到尿毒症水平,并不都能诊断为尿毒症
血肌酐到了707μmol/L(等于8.0mg/dL)以上水平或估算的肾小球滤过率下降到15ml/min以下水平,只能说患者的肾功能到了“尿毒症水平”,还不能马上作出尿毒症的诊断,需要正规医院肾病专科医生全面评估病情后明显诊断,而不能随便诊断后就采取维持性透析治疗措施,这样做的话,很有可能错过部分患者的治疗时机。
4.合并发生的急性肾损伤,很容易被误诊为尿毒症
本文的这位严先生就是急性肾损伤被其它医院误诊为尿毒症的,血肌酐高的不太多的急性肾损伤患者并不会被误诊为尿毒症,可是当患者的血肌酐高到很高水平(或估算的肾小球滤过率下降到很低水平)时,就很容易误诊。误诊的原因比较复杂,在这里就不多说了,减少误诊率才是这类患者的关键,否则就会错过治疗的大好时机。

5.慢性肾功能不全并合急性肾损伤,更容易被误诊
其实,最容易被误诊的是这一种情况,即慢性肾功能不全合并急性肾损伤被误诊为慢性肾脏病5期或尿毒症,或者说慢性肾脏病3期或4期合并急性肾损伤被误诊为慢性肾脏病5期或尿毒症。由于接诊的医生未能在第一时间找到急性加重或可逆因素,从而导致误诊。关键是误诊会导致误治,让患者过早接受了维持性透析治疗。若能明确诊断,这类所谓的“尿毒症”(需要加引号),也是有治好机会的,让血肌酐恢复到非尿毒症水平。
总结一下,当患者的血肌酐(Scr)或估算肾小球滤过率(eGFR)到了“尿毒症”水平,还不能说一定没有治好的机会,关键在于患者是不是真正的尿毒症。误诊导致的误治,后果很严重。
与同名《肾为先》微信公众号同步首发,文章为周逊原创,未经授权不得转载。
